«Успехи» отечественной медицины: 57% граждан в случае болезни занимаются самолечением

«Если я заболею, к врачам обращаться не стану». Таковы итоги прошлогоднего социологического опроса. Лечение в платных медицинских центрах, как правило, заканчивается после просмотра расценок, чья исцеляющая сила действует лучше многих лекарств. А в государственные поликлиники население не ходит, прежде всего, потому, что муки от ожидания приёма, сидения в очередях, созерцания замученных набором отчётности врачей превосходят тяготы, связанные с большинством болезней.
Только когда становится совсем невмоготу, отчаявшийся человек решается обратиться за помощью, либо его увозят в больницу уже в бессознательном состоянии.
Об основных достижениях реформы здравоохранения, объявленной в 2010 г., рассказывает электронный журнал «Социальные аспекты здоровья населения»: за годы преобразований число участковых врачей, врачей общей практики и педиатров, ведущих первичный приём по месту жительства, сократилось на 13,5%; количество фельдшерско-акушерских пунктов — на 10%. Доля участковых врачей — около 13% общей численности старшего медицинского персонала против 33% в среднем по странам ОЭСР. Удивляться здесь не приходится: в странах ОЭСР расходы на здравоохранение составляют не менее 6,5% ВВП, в РФ в прошлом году они были всего лишь на уровне 3,5%. Авторы статьи делают вывод, что реформа забюрократизировала работу медиков в ущерб интересам их пациентов и ослабила первичную, наиболее важную для граждан, медицинскую помощь.
По данным Счётной палаты, проанализировавшей статистику последних лет, в детских поликлиниках штат педиатров укомплектован всего на 68%, урологов — на 37%, хирургов — на 58%, неонатологов — на 64%. Коэффициент совместительства врачей в среднем составляет 1,4. Нехватка врачей ведёт к снижению доступности медпомощи, а повышенная нагрузка — к снижению её качества. В этих условиях детская смертность в России в 1,5–2 раза выше, чем в среднем по Европе.
Проверив исполнение бюджета в здравоохранении, Счётная палата обнаружила игнорирование «майского указа» 2012 г. о доведении зарплат медработников до 200% от средней по региону. 60% регионов не повысили зарплату как минимум работникам больниц и поликлиник, в 50 регионах из 85 не выросла зарплата среднего и младшего медицинского персонала. Эксперты РАНХиГС вообще сделали заключение, что от президентского указа младший медицинский персонал не только не выиграл, но и пострадал. За 5 лет его численность снизилась с 687 тыс. до 299 тыс. работников. Активно применялась практика перевода санитарок на должности уборщиц, хотя их обязанности в результате не менялись. В итоге люди лишились льгот — сокращённой рабочей недели и дополнительного отпуска.
Электронный журнал «Эпидемиология и вакцинопрофилактика» отмечает, что с 1967 г., когда началась массовая вакцинация, за 40 лет заболеваемость корью снизилась в десятки раз, а смертность в 140 раз (до 0,01 случая на 100 тыс. человек). Однако с началом реформы здравоохранения в 2010 г. вновь начался рост заболеваемости этой забытой болезнью. В 2017 г. было несколько сотен случаев заболевания, прежде всего, среди детей до 2-х лет; на следующий год — уже более 2 тыс. заболеваний (рост в 6,4 раза). Группа авторов из НИИ эпидемиологии им. Габричевcкого указывает, что это не только отечественная проблема. В мире заболеваемость корью выросла на 30%, что связано с распространением сознательного отказа от вакцинации.
В период пандемии коронавирусной инфекции только ленивый чиновник не похвастал, как выгодно отличалась ситуация в России от развития эпидемии в странах Запада. Попытки независимых экспертов подвергнуть сомнениям официальные данные по числу заболевших и погибших встречают мощный отпор: внутри государства — со стороны правоохранительных органов, возбуждающих дела о «фейк-ньюс», на международной арене — со стороны МИД, требующего опровержений от иностранных изданий. Между тем вопросы всё равно остаются. По данным главы Росздравнадзора, среди жертв коронавируса присутствуют 6,5% медицинских работников, что значительно превышает подобные показатели тех, кто якобы гораздо хуже справлялся с эпидемией.
Опросы в соцсети для медиков «Доктор на работе» в минувшем мае показали, что более 70% медработников не имеют возможности полноценно защищаться от коронавируса, а 39% вынуждены сами делать средства индивидуальной защиты или покупать их. При этом стоимость материала, из которого производят медицинские маски и защитные костюмы, писали «Ведомости» 6 мая, взлетела на чёрном рынке в 5 раз. Авторитетный в медицинских кругах журнал The Lancet в июне 2020 г. указывает: «…как и во многих других странах, в российской системе здравоохранения ощущается острая нехватка средств индивидуальной защиты. Согласно одному сообщению, у российских медиков шансов умереть от Covid-19 в 16 раз больше, чем у их коллег в других странах».
Портал «Новости Владивостока» на прошлой неделе освещал ситуацию с организацией скорой медицинской помощи в городе, где согласно отчётам довольно благополучная обстановка с распространением эпидемии коронавируса. Жительница вызвала бригаду матери, которой стало плохо. На портал она обратилась после нескольких дополнительных звонков и девяти часов безуспешного ожидания. Обращения читателей показали, что это отнюдь не рекорд. Например, к женщине с подтверждённым диагнозом COVID-19, температурой 39,5, поражением четверти лёгких «Скорая» ехала 29 часов. «Бизнес-газета» пытался выяснить у чиновников причины ожидания «Скорой» в Казани по 12–18 часов. В общем, типичная для многих городов картина. Один из комментаторов подытожил, что, судя по ответам из медицинских ведомств, виноваты сами больные, что вызывают бригады на помощь: «Нет бы болели тихо, потихоньку умирали и не портили им статистику».
«Царьград» рассказывает, что депутат Заксобрания Красноярского края Глисков в своей соцсети обнародовал шокирующую аудиозапись разговора плачущей женщины и диспетчера скорой помощи. На просьбы женщины прислать медиков диспетчер отвечает, что «ковид — не ковид, скорая не ездит на такие вызова», при этом отмечая, что якобы имеется приказ о запрете выездов. На переходящий в плачущий крик мольбы женщины забрать её диспетчер призывает её прекратить «истерику» и понять, что «уже медиков не осталось» и «весь город (Норильск) больной».
… На фоне этой картины хочется вспомнить реформу здравоохранения, проведённую в первые послереволюционные годы под руководством главы Наркомздрава Николая Семашко. Тогда была создана первая в мире унифицированная система здравоохранения — бесплатная и общедоступная она опиралась на разделение медицинской помощи на несколько уровней в зависимости от тяжести случая. Первым звеном в цепи являлась районная поликлиника, которая предлагала амбулаторное лечение и обеспечивала координацию с другими учреждениями сектора. Участковый принцип организации здравоохранения позволял медикам лучше узнать условия труда и жизни пациентов, а участковый врач становился «другом семьи».
В 1922 г. в Советской России была создана санитарно-эпидемиологическая служба, которая располагала рабочими группами по всей территории страны. В сочетании с массовой вакцинацией она позволила СССР победить такие болезни, как туберкулез и малярия.
Игорь Олин
Источник
Автор Игорь Витальевич Олин — директор средней школы в поселке Вахруши в Кировской области, учитель истории, публицист и блогер.
Фото: карикатура Евгения Крана
- Политика
 С.С.Сулакшин Самое интересное
С.С.Сулакшин Самое интересноеПодпиши петицию: С.Сулакшин: «Президент Путин, дай России шанс развиваться, уйди в добровольную отставку!»
Степан Сулакшин создал(а) эту петицию, адресованную Путин, Народ России Устройство всех сфер жизни страны, политический режим в стране, его практики управления государством и результаты губительны для России и ее народа. За 20 лет путинизма все стало предельно ясно и безнадежно. Народ вымирает, падает рождаемость и растет смертность. Лучшая часть населения эмигрирует. Экономика деградирует в сырьевую…4 238 - Политика
 Русранд Сулакшин С.С.
Русранд Сулакшин С.С.Антироссийский проект путинизма: реконструкция, идеологические и фактические характеристики
Занимаемся мы в университете оппозиции не пропагандой, не агитацией (что только в какой-то мере так, но главная цель не в этом). Занимаемся мы тем, что убеждаем друг друга и помогаем понять, что слово «оппозиция» — слово ответственное и оно отличается от слов: «балаган», «развлекуха», «подставуха», «суррогат», самопиар и «политическая порнография». Мы делаем совершенно иную заявку и последовательно помогаем строить в стране настоящую политическую оппозицию. Правящий режим и правящая группировка в нашей стране, как известно, получила…926 - Экономика
 Русранд Самое интересное Степан Степанович Сулакшин
Русранд Самое интересное Степан Степанович СулакшинПутинизм и кризис России
Россия вновь наступает на те же грабли. Годы назад, выдвинув математическую модель мирового финансового кризиса, наша научная политическая группировка предупреждала руководство страны, что оно создает модель экономики и государства несуверенного типа, уязвимые для внешнего агрессивного воздействия. Обстоятельный доклад на эту тему в феврале 2009 году — по кризису одов — был подготовлен для Совета Безопасности Российской Федерации, в котором тогда, совместно с его секретарем Николаем…1 253 - Политика
 Русранд Самое интересное Степан Степанович Сулакшин
Русранд Самое интересное Степан Степанович СулакшинПОБЕДИТЬ МОЖЕТ ТОЛЬКО УМНАЯ ОППОЗИЦИЯ — Университет оппозиции. Выпуск №33
2 апреля в 20:00 мск очередной прямой эфир Университета оппозиции. Канал ютуб Центра Сулакшина. Присоединяйтесь. Политическая оппозиция обязана быть умной и просвещенной,только тогда возможна ее победа и оздоровление нашего Отечества! Тема выпуска: ПОБЕДИТЬ МОЖЕТ ТОЛЬКО УМНАЯ ОППОЗИЦИЯ Ведущий: Степан Степанович Сулакшин419 - Политика
 Сулакшин С.С.
Сулакшин С.С.Вступай в борьбу за власть
Уважаемый соотечественник! Благодарим вас за возможную решимость присоединиться к организационно-политическому строительству объединения настоящей общенародной оппозиции Путину и путинизму в рамках организационной инфраструктуры Партии Нового Типа. Наш отличительный принцип состоит в том, что мы не только разоблачаем губительный характер путинизма, но дали профессиональную диагностику способов и причин деградации страны и народа. В ее основе научные методы, модели и методология. Мы не только критикуем путинизм, но мы делаем настоящее профессиональное, конкретное содержательное предложение — что и как…626 - Общество
 Русранд Самое интересное Степан Степанович Сулакшин
Русранд Самое интересное Степан Степанович СулакшинРезультаты моделирования эпидемии коронавируса в России
Распространение коронавируса в мире в режиме пандемии пришло и в Россию. Очень важно своевременно осознать масштабы бедствия. В мире есть много работ по моделированию эпидемии коронавируса на основе официальной эмпирики, публикуемой в открытых СМИ. Например, работа «Coronavirus: Why You Must Act Now» даёт важные выводы, полученные путем моделирования, и на их основе практические рекомендации. Основные…1 030 - Политика
 Русранд
РусрандРоссии нужна другая Конституция!
Конституция — это основной закон страны. Существуют Конституции двух типов — первый, к которому относится ельцинско-путинская Конституция, устанавливает право, порядок и институты государственности. В Конституции иного типа кроме права, порядка и институтов задаются основы жизнеустройства во всех сферах жизни. Задаются социальная, экономическая, политическая, гуманитарная модель страны. Новая Конституция команды Сулакшина — именно такого, второго типа. Каким в Конституции будет задано жизнеустройство, — такой жизнь в стране и будет. Если…153 - Политика
 Сулакшин С.С.
Сулакшин С.С.ПОЛИТИЧЕСКИЙ МОМЕНТ И ЗАДАЧИ ОППОЗИЦИИ ПУТИНИЗМУ #ПрограммаСулакшина — ВСЕРОССИЙСКОЕ СОВЕЩАНИЕ МСК. Присоединяйся
В четверг 20 августа 2020 в 20-00 МСК на ютуб-канале Центра Сулакшина принимайте участие онлайн-трансляции открытого Всероссийского рабочего совещания актива и сторонников Программы Сулакшина «Настоящий социализм». Реплики и вопросы задавайте в чате. https://www.youtube.com/watch?v=T_T0M5RPnl0 Вернуться на главную85
- Общество
 Александр Леонидов
Александр ЛеонидовСорта сыра в «человеколовке»
«Специалист подобен флюсу», и я, избрав однажды своим направлением социопатологию, снова и снова «перекашиваюсь» на динамику мышления масс. Есть расчёты, просчёты, есть диверсанты – и целые группы ЧВК, есть стратегии, планы гибридных войн, есть шарповщина, но об этом другие скажут умнее моего. А параллельно всем стратегиям и тактикам есть ещё и малоизученный процесс мыслительного сложения,…13 - Общество
 Николай Выхин
Николай ВыхинБезногие на бегах (феномен одичалости)
Не думаю, что Евгений Гонтмахер, широко известный в узких кругах писал статью «Молодежь против стареющих элит: что ждет Белоруссию и Россию[1]» с целью эпатажа, с целью троллинга или издевательства. Он, думается, действительно так считает, как написал. Мол, идёт молодое поколение, оно хочет европейского потребления, а вы (кто?!) ему не даёте. А надо дать. Или молодёжь…13 - ОбществоЛюбовь Валерьевна Черемошкина Русранд
О содержании национально ориентированного образования
Любые изменения системы образования (инерционной по своей сути системы) должны соотноситься с параметрами не только ближних задач, но и отдаленных целей. Именно параметры будущих результатов определяют стратегическую значимость инноваций. Сложившаяся практика реформирования образовательной системы не отличается продуманностью дальносрочных результатов. Провозглашаемые, т. е. явно обозначенные параметры желаемых результатов, представляются крайне эклектичными. Фундаментальной задачей для всех уровней системы образования является определение его содержания. То, чему…9 - Общество
 Источник света
Источник светаОни помогут вам потратить время зря
Фото: Boris Roux Я всегда считала, что ТВ смотреть — пустая трата времени. Пришла к такому выводу, видя то, что демонстрируется по российским каналам. Ругань, крики, визги, восторги, давно надоевшая эстрада с заскорузлыми певцами и певицами. И, конечно же, провластная агитация. Рассказы о том, как все на свете «боятся Путина» не впечатляют. Да и постоянный…29.09.2020 0:27 34 - Общество
 Источник света
Источник светаБесполезное и вредное за ваши деньги
Фото отсюда Когда-то нам рассказывали, что капиталистическое хозяйствование приведет к улучшению качестве продукции за счет конкуренции. Верить в это было верхом наивности. И вот почему. ИА Красная Весна сообщает: Следы антибиотиков обнаружило Роскачество при повторной проверке клубничных йогуртов, 25 сентября передает организация на своем сайте. Отмечается что в 2020 году эксперты Роскачества повторно исследовали йогурты семи торговых марок:…29.09.2020 0:20 38 - Общество
 avia.pro
avia.proРоссийскому военному кораблю разнесли всю носовую часть — он едва не утонул
Российский боевой корабль получил серьёзные повреждения в Северном море. Недалеко от территориальных вод Дании произошёл очень серьёзный инцидент – при неизвестных обстоятельствах, российский боевой корабль получил очень серьёзнее повреждения носовой части. Противник российского противолодочного корабля, несмотря на отсутствие защиты, получил куда менее критичные повреждения, что вызвало массу вопросов касательно того, является ли российское военное судно…35 - Общество
 Надежда Октябрьская СНЖ
Надежда Октябрьская СНЖКак узнать путинского тролля. Инструкция
Если вы являетесь думающим человеком, то наверняка иногда бываете чем-нибудь недовольны. А если вы думаете не только о себе, но и о России, то недовольство внутренней и внешней политикой станет вашим закономерным и вполне естественным спутником. Ведь нельзя же радоваться пенсионной реформе, растущим тарифам на услуги ЖКХ и ценами на бензин, падающим уровнем доходов, хамскими…103 - Общество
 Виктор Евлогин
Виктор ЕвлогинОдержимость: деньгами или химерами?
Обнаружение лоха, ведущегося на фуфло – вызывает у западного человека два чувства: недоумение и радость. Это как грибы найти в собственном огороде: первый вопрос «откуда они тут взялись?» И вторая мысль – «как здорово, вот и супчик грибной!». Коренное отличие западного человека от советского и пост-советского в том, что западный человек живёт в суровой реальности,…35 - Общество
 Михаил Делягин
Михаил ДелягинВласти Петербурга не собираются бороться с дикими очередями из «скорых», считая их «приметой времени»
По сообщению ИА «Росбизнесконсалтинг», «об очереди из машин возле Покровской больницы сообщил главврач частной скорой помощи Coris Лев Авербах. Власти Петербурга объяснили эту ситуацию тем, что по нормам нельзя допускать скопления пациентов в приемном покое. Очереди из машин скорой помощи возле Покровской больницы в Санкт-Петербурге можно объяснить нормами Роспотребнадзора, согласно которым в смотровой может находится…21 - Общество
 Станислав Смагин
Станислав СмагинИНОГДА ЛУЧШЕ МОЛЧАТЬ
Официальный представитель МИД РФ Мария Захарова Фото: © Михаил Терещенко/ТАСС Несколько внешне малосвязанных друг с другом фактов и наблюдений разной значимости и направленности. 15 сентября директор Службы внешней разведки Сергей Нарышкин, комментируя отравление Алексея Навального зловещим «Новичком», заявил, что «Россия уничтожила все запасы боевых отравляющих веществ, включая и запасы “Новичка”, в установленном порядке». Спустя восемь…38 - Общество
 Александр Берберов
Александр БерберовСоциальная организация: исторический генезис
Любой психически здоровый человека (каковых, впрочем, в мире всё меньше) понимает, что Добро есть конечная цель действий, а законодательство возникло, как стремление обязать к добру. Но тут одна загвоздка: надобно твёрдо и ясно, недвусмысленно понимать, что есть Добро. Сформулировать. А дальше уже… Стоп! Не получается у современных людей сформулировать-то! У них грань между добром и…26 - Общество
 kajaleksei
kajalekseiО несмешных анекдотах
Обратил внимание, что многие (не только тролли) любят вспоминать старые советские анекдоты, в которых упоминались различные негативные явления советской действительности, существующие и сейчас. И делают вывод, мол, ничего не изменилось. Как было в СССР, так осталось и по сей день. Но при этом они в корне не правы. Дело в том, что эти анекдоты теперь…40 - Общество
 Константин Епифанов
Константин ЕпифановЭмбарго на бесплодие
Трагедия, произошедшая в начале года в подмосковном Одинцове, даёт о себе знать по сей день. После гибели младенца в отношении репродуктологов возбудили уголовные дела о торговле людьми – следствие считает, что фигуранты предоставляли платные услуги в области суррогатного материнства. Сейчас федеральные депутаты вносят законопроекты о запрете этой процедуры для иностранцев, а представители сферы утверждают, что…32 - Общество
 avia.pro
avia.proНеудачный пуск С-400 и падение ракеты на военных попало на видео
Неудачный пуск ракеты ЗРК С-400 и её падение на российских военнослужащих попали на видео. Широкомасштабные военные учения привели к ещё одному ЧП – помимо потери истребителя Су-30, танка Т-90 и армейского грузовика, стало известно о неудачном пуске зенитной управляемой ракеты новейшего отечественного комплекса С-400. Выпущенная ракета вскоре упала, причём на позиции военнослужащих, хотя последние не должны…46 - Общество
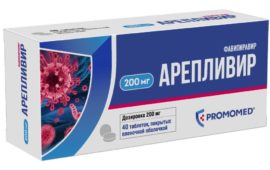 Редакция "Народного Журналиста"
Редакция "Народного Журналиста"«Он стоит столько, сколько он стоит»
Фармкомпания «Промомед» поставила на рынок лекарство от коронавируса «Арепливир» за 12 тысяч рублей. Другое российское лекарство от коронавируса «Авифавир» стоит 8 тысяч рублей. ФАС уже потребовала у компании обосновать цену на «Арепливир», на что председатель совета директоров фармкомпании Петр Белый выдал гениальную фразу: «Он стоит столько, сколько он стоит», и добавил, что «Арепливир» — это…29 - Общество
 Светлана Цикулина
Светлана ЦикулинаРезультаты проверочных работ в школах шокировали учителей и родителей
«В головах как чистый лист, 100% двоек за ВПР» 14 сентября российские школьники приступили к написанию Всероссийских проверочных работ. В этом году из-за пандемии ВПР перенесли с весны на осень. Это вызвало бурное негодование в учительской среде. Ситуацию с коронавирусом в стране ухудшается, не понятно, сколько времени школьники вообще смогут проучиться очно. Вместо того, чтобы…181 - Общество
 Надежда Октябрьская СНЖ
Надежда Октябрьская СНЖШирокие жесты
Фото: орден за заслуги перед Отечеством. Википедия В блогерской среде РФ уже давно ведутся разговоры о том, что при Путине государственные награды сильно обесценились. Для таких разговоров есть все основания, ведь награды сейчас раздаются направо и налево, иногда тайно. В декабре 2019 года, например, министру спорта Павлу Колобкову тайно вручили орден Александра Невского. При этом…41 - Общество
 Дмитрий Андреевич Прокофьев Русранд
Дмитрий Андреевич Прокофьев РусрандХворь на выдумки хитра
Новость о появлении в аптеках «Арепливира», российского лекарства от COVID-19, почти совпала с появлением новых данных Росстата. Государственная статистика сообщает, что по итогам первого полугодия «бедными» оказались 13,6% всех россиян — почти каждый седьмой. Во втором квартале 2020 года количество граждан с доходом ниже прожиточного минимума (11 468 руб.) выросло на 1,3 млн человек по сравнению с аналогичным периодом 2019 года и составило 19,9 млн человек. При этом Росстат в своих расчетах…22 - Общество
 Версия
ВерсияВ Китае признали невозможным создание эффективной на 100 процентов вакцины
Ни одна вакцина в мире не может обладать стопроцентной эффективностью, заявил китайский эксперт И Вэйдун. В настоящее время возглавляемая им компания работает над вакциной CoronaVac. Руководитель китайской компании SinoVac, создавшей вакцину от коронавируса CoronaVac, И Вэйдун сообщил, что создание стопроцентно эффективного препарата невозможно. Он пояснил, что наиболее эффективной оказалась вакцина, созданная из частиц возбудителей, выращенных…17 - ОбществоРедакция "Народного Журналиста"
Избыточная смертность в России
Одной из главных задач в России должно стать снижение избыточной смертности – убийств, самоубийств, гибели в ДТП, на воде и на пожарах, и т.д. При доведении показателей смертности до европейского уровня только по этим направлениям каждый год можно сохранять до 50-70 тыс. жизней. Ещё одно направление – гибель на производстве. Анализу смертности на предприятиях посвящена…25.09.2020 2:09 32 - Общество
 Игорь Олин Русранд
Игорь Олин РусрандНа кого работает кубышка Путина
С развитием пандемии либеральные YouTube-каналы предрекали, что у власти закончатся деньги к началу сентября. Видимо, они сравнивали положение с временами Гайдара, Чубайса и прочих «реформаторов», у которых в государственных закромах денег никогда не было, чего не скажешь об их карманах — там всего хватало для скупки казённых активов, пусть и за бесценок. Они не учли один существенный фактор. Путин и его ближайшее окружение превратили государственную казну в свою личную сберегательную книжку, а потому относятся к ней…25.09.2020 1:58 27 - Общество
 LENTA. RU.
LENTA. RU.Раскрыты зарплаты Соловьева, Киселева, Скабеевой и других российских телеведущих
Ведущий Первого канала Артем Шейнин Фото: Рамиль Ситдиков / РИА Новости Издание The Insider раскрыло зарплаты 13 главных ведущих общественно-политических шоу на российских государственных каналах. Как выяснил ресурс, самым высокооплачиваемым оказался Артем Шейнин (ток-шоу «Время покажет» на Первом канале), который также занимает пост первого заместителя главы Дирекции социальных и публицистических программ. Журналисты изучили базы Федеральной налоговой службы и выяснили,…55 - Общество
 Русранд Сулакшин С.С.
Русранд Сулакшин С.С.В ад ведут не только благие намерения
ВОПРОС: Больные коронавирусом получили письменное предписание о штрафе в 150 тысяч рублей за выход из дома, но ни о волонтёрах с продуктами, ни о врачах с таблетками никто не озаботился. А имеет ли в этом случае власть право требовать штраф от людей за поход в магазин за продуктами или в аптеку за лекарствами? И есть ли ум у такой власти? СУЛАКШИН С.С.: Начну с конца. Мы оценивали коэффициент интеллекта IQ у разных эшелонов власти, и, поскольку она практически не меняется последние 20 лет, то и наши выводы, я полагаю,…58 - Общество
 Алексей Филатов
Алексей ФилатовНа пропаганде не экономят. 282 млн рублей в день – много или мало?
Чтобы сэкономить Минфин готовится к «оптимизации» расходов федерального бюджета и планирует в одах сократить их на 10% по более чем 50 статьям. Красивые и местами почти убедительные слова о необходимости сохранения людей, поддержке семей, бизнеса и промышленности произносятся на фоне пандемии коронавируса и вызванного заразой международного экономического кризиса. Но порой проскальзывают почти незаметные сообщения,…25 - Общество
 ruinformer.com
ruinformer.comНовая инициатива депутатов вызвала недовольство и панику среди россиян
В Госдуму внесён законопроект о всероссийской реновации по образу и подобию московской. Напомним, что речь идет о переселении россиян из ветхих домов в новые. Но, казалось бы правильная инициатива вызвала недовольство и панику у граждан. Все дело в том, что большинство ветхих домов расположены в престижных районах, а новое жилье, бывшим собственникам, как правило, предлагают,…31 - Общество
 Русранд Сергей Александрович Варзин
Русранд Сергей Александрович ВарзинНАРОД И CЕМЬЯ — ЧАС ВАРЗИНА ◄23.09.2020►
В 20:00 МСК смотрите новый выпуск еженедельной передачи «Час Варзина» о наиболее важных событиях в нашей стране и Санкт-Петербурге за предшествующие дни. Информация будет сопровождаться ее анализом на основе теории, созданной профессором Сулакшиным и его соратниками. Ведущий Сергей Александрович Варзин – доктор медицинских наук, профессор медицинского вуза, хирург, ученый, живет в Санкт-Петербурге.12 - Общество
 Русранд Рустем Ринатович Вахитов
Русранд Рустем Ринатович ВахитовЛиберальный университет
В Интернете идет дискуссия по поводу увольнений преподавателей ВШЭ за «либеральные взгляды». Одна сторона заявляет, что политическим активистам прозападного толка не место в заведение, которое задумывалось как «образцовый отечественный университет». Другие возражают — университет-де не может не быть свободным и либеральным по самой природе. Если можно «встрять» со своим мнением (я все-таки несколько лет своей жизни отдал изучению «истории и философии университетов»), то я бы предположил, что не правы обе стороны. Не думаю, что хорошая…28 - Общество
 Дмитрий Прокофьев
Дмитрий ПрокофьевХворь на выдумки хитра
Начальство уверено, что наш народ найдет 12 тысяч рублей на дженерик от ковида Новость о появлении в аптеках «Арепливира», российского лекарства от COVID-19, почти совпала с появлением новых данных Росстата. Государственная статистика сообщает, что по итогам первого полугодия «бедными» оказались 13,6% всех россиян — почти каждый седьмой. Во втором квартале 2020 года количество граждан с…39 - Общество
 Игорь Мальцев
Игорь МальцевРадиоэфир без боя сдан китайцам
Фото: источник У нашего поколения тоже был интернет. Он назывался «радио». И, несмотря на железный занавес и прочие изобретения человечества, он был не только на даунлоад, но и на аплоад тоже – были фанаты этого дела, назывались «радиолюбители». Вполне легально связывались с такими же психами по всему миру, подтверждали сеансы связи, посылая друг другу международные…41 - Общество
 Русранд Сергей Григорьевич Шелин
Русранд Сергей Григорьевич ШелинКоронавирусная паника-2 в мире и ковид-шоу в России
В других странах власти спорят с народами, возобновлять ли карантины. У нас верхи фонтанируют выдумками, а низы питаются слухами. Из-за недостатка информации одни россияне живут в панике, а другие пренебрегают любыми мерами предосторожности. Новый всплеск пандемии, называйте его «второй волной» или как угодно иначе, происходит сейчас во многих странах. И особенно там, где считали, что сумели более или менее задавить ковид. В Испании, Франции, Британии цифры инфицированных…41
- Политика
 Русранд Степан Степанович Сулакшин
Русранд Степан Степанович Сулакшин#ПрограммаСулакшина Вопросы и ответы. Разговор с народом — Выпуск №79 ◄29.09.2020►
Степан Степанович отвечает на вопросы зрителей. С чего начинается познание мира и осознание себя в этом мире? Понимание своего положения и своего долга, решения на следующий шаг? С вопроса! Задай себе 1000 вопросов и заработает твоя мысль. Ты переберешь 1000 вариантов и найдешь ответ. В науке говорят — самое сложное это задать вопрос, поставить задачу. Задай свой вопрос на передачу «Страна станет другой! Вопросы и ответы» на канале Сулакшина…8 - ОбществоЛюбовь Валерьевна Черемошкина Русранд
О содержании национально ориентированного образования
Любые изменения системы образования (инерционной по своей сути системы) должны соотноситься с параметрами не только ближних задач, но и отдаленных целей. Именно параметры будущих результатов определяют стратегическую значимость инноваций. Сложившаяся практика реформирования образовательной системы не отличается продуманностью дальносрочных результатов. Провозглашаемые, т. е. явно обозначенные параметры желаемых результатов, представляются крайне эклектичными. Фундаментальной задачей для всех уровней системы образования является определение его содержания. То, чему…9 - Политика
 Русранд
РусрандОчередной удар в спину от «друга» Эрдогана
Вновь разгоревшийся конфликт между Арменией и Азербайджаном, грозит перерасти в полномасштабную войну. Стороны обвиняют друг друга в провокациях, вводят военное положение и всеобщую мобилизацию. Кто бы не был виноват в эскалации боевых действий вблизи российских границ, без участия третьей стороны не обошлось. На сегодняшний день, почти четверть территории Азербайджана (в том числе и Нагорный Карабах)…17 - Экономика
 Игорь Алексеевич Николаев Русранд
Игорь Алексеевич Николаев РусрандЕвро за 90, впереди 100
Уже столько было сказано по поводу того, почему рубль падает (самому приходилось много раз писать), что, казалось бы, ничего нового сказать уже и нельзя: цены на нефть, состояние российской и мировой экономик, антироссийские санкции, ключевая ставка Банка России и т. д. и т. п. На самом деле, прогнозируя происходящее с рублем сегодня, по-прежнему нужно обращать внимание на все эти моменты. Они, как и раньше, очень важны для самочувствия…19 - Альтернативное мнение
 Игорь Витальевич Олин Русранд
Игорь Витальевич Олин РусрандО попытке злодейского самоубийства Навального
Великие государственные деятели обычно отличались великодушием, благородством, широкими жестами, непредсказуемыми решениями, отсутствием инстинкта самосохранения. А вещающий из бункера, обуреваемый страхами российский президент легко угадываем в своей органической мелочности, злопамятстве, мстительности, приземлённости. Конечно, было бы некорректно ко всякому правителю предъявлять требования соответствовать лучшим примерам исторических деятелей. Большинство из них всё-таки — самые обыкновенные, проходные фигуры, волею случая вынесенные на вершину политического Олимпа. Везёт нациям, где…18 - ПолитикаРусранд
Внимание! Прими участие в опросе
Центр научной политической мысли и идеологии продолжает мониторинг политической температуры — показателя политической энергетики в обществе. Мониторинг позволяет прогнозировать приближение больших политических изменений в стране, что очень важно и ответственно. Очередной замер политической температуры проводится с 15 по 28 сентября 2020 года Приглашаем наших друзей, читателей принять участие в опросе. Свой ответ необходимо ввести в электронную анкету,…69 - Политика
 Русранд Сулакшин С.С.
Русранд Сулакшин С.С.Россия: петля на шее затягивается
ВОПРОС: Последнее время постоянно идут сообщения о провокациях НАТО по границам России в воздушном и водном пространстве. Сообщают, что британские военные самолеты и корабли значительно увеличили интенсивность патрулирования у российских границ, чтобы найти слабости российской обороны и иметь возможность использовать их в будущем. Эта операция беспрецедентна. Так, 28 самолетов Королевских ВВС Великобритании были замечены в районе Черного моря и у побережья Кольского полуострова. С сегодняшнего дня начинается самая…50 - ПолитикаКравченко Л. И. Русранд
Страна под санкциями
Можно сколько угодно слушать от пропагандистов, что санкции делают нас сильнее и что их главная задача — ослабить сильную Россию, помешать ее развитию, но факт останется неизменным: дело не в том, нужна ли миру сильная Россия, а в том, что подобно многим авторитарным государствам для западного мира действующий политический режим является неприемлемым, так как подавляет права и свободы россиян. Что же касается самих россиян, то для нас этот режим…30 - Общество
 Дмитрий Андреевич Прокофьев Русранд
Дмитрий Андреевич Прокофьев РусрандХворь на выдумки хитра
Новость о появлении в аптеках «Арепливира», российского лекарства от COVID-19, почти совпала с появлением новых данных Росстата. Государственная статистика сообщает, что по итогам первого полугодия «бедными» оказались 13,6% всех россиян — почти каждый седьмой. Во втором квартале 2020 года количество граждан с доходом ниже прожиточного минимума (11 468 руб.) выросло на 1,3 млн человек по сравнению с аналогичным периодом 2019 года и составило 19,9 млн человек. При этом Росстат в своих расчетах…22 - Политика
 Русранд Степан Степанович Сулакшин
Русранд Степан Степанович СулакшинДолжна ли у политической оппозиции быть программа?
В нашей стране политический правящий режим эксплуатирует серьёзные интеллектуальные силы профессионалов для тонкой манипуляции массой. В том числе создавая искусственную, имитационную, фальшивую, поддельную оппозицию, этакие медные тазики, в которые собирают недовольство, народную протестацию, а затем попросту сливают ее в никуда. Кому-то кажется, что в протестации все просто: нужно выйти на улицу, покричать кричалки или пробиться на ютубовские или телевизионные каналы и там заявить правду-матку. Именно это простаки…29 - Политика
 Русранд Степан Степанович Сулакшин
Русранд Степан Степанович СулакшинБудет ли Путин в «Списке Навального»?
Европарламент выдвинул идею формирования «Списка Навального» — аналога «Закона Магнитского», в который войдут фигуранты расследований ФБК Навального и на чей счёт будут приняты международные политические и государственные решения по замораживанию их активов. Отсюда обратным ходом будет нетрудно предположить тех, кто мог бы быть реальным интересантом отравления Навального. Тех, для кого такого рода «внимание» со стороны Запада было бы, мягко говоря, нежелательным. Эти интересанты не люди с улицы,…86 - Общество
 Игорь Олин Русранд
Игорь Олин РусрандНа кого работает кубышка Путина
С развитием пандемии либеральные YouTube-каналы предрекали, что у власти закончатся деньги к началу сентября. Видимо, они сравнивали положение с временами Гайдара, Чубайса и прочих «реформаторов», у которых в государственных закромах денег никогда не было, чего не скажешь об их карманах — там всего хватало для скупки казённых активов, пусть и за бесценок. Они не учли один существенный фактор. Путин и его ближайшее окружение превратили государственную казну в свою личную сберегательную книжку, а потому относятся к ней…25.09.2020 1:58 27 - Общество
 Русранд Сулакшин С.С.
Русранд Сулакшин С.С.В ад ведут не только благие намерения
ВОПРОС: Больные коронавирусом получили письменное предписание о штрафе в 150 тысяч рублей за выход из дома, но ни о волонтёрах с продуктами, ни о врачах с таблетками никто не озаботился. А имеет ли в этом случае власть право требовать штраф от людей за поход в магазин за продуктами или в аптеку за лекарствами? И есть ли ум у такой власти? СУЛАКШИН С.С.: Начну с конца. Мы оценивали коэффициент интеллекта IQ у разных эшелонов власти, и, поскольку она практически не меняется последние 20 лет, то и наши выводы, я полагаю,…58 - Политика
 Волк В.В. Русранд
Волк В.В. РусрандО справедливости в государстве и остановке дерибана страны
На одном из сетевых ресурсов Центра Сулакшина зацепил вопрос в комментариях, который был задан профессору Степану Сулакшину Эркином Таджибаевым. Понятное дело, что Степан Степанович физически не может вести просветительскую деятельность и при этом перечитывать все поступающие комментарии и вопросы, так как их сотни и тысячи. Поэтому взял инициативу на себя, исходя из своего понимания сути Программы Сулакшина. Таджибаев с неким лёгким налётом сарказма пишет: «Я тоже задам вопрос С….36 - Политика
 Русранд Сулакшин С.С.
Русранд Сулакшин С.С.Сулакшин: Какой мы будем строить Россию без Путина. Выпуск 42 ◄24.09.2020►
Прощание с путинизмом. Как будем строить нашу Россию. Вокруг чего объединяться. Новая Конституция и Программа Сулакшина в деталях. Смотрим в 20:00 МСК.12 - Общество
 Русранд Сергей Александрович Варзин
Русранд Сергей Александрович ВарзинНАРОД И CЕМЬЯ — ЧАС ВАРЗИНА ◄23.09.2020►
В 20:00 МСК смотрите новый выпуск еженедельной передачи «Час Варзина» о наиболее важных событиях в нашей стране и Санкт-Петербурге за предшествующие дни. Информация будет сопровождаться ее анализом на основе теории, созданной профессором Сулакшиным и его соратниками. Ведущий Сергей Александрович Варзин – доктор медицинских наук, профессор медицинского вуза, хирург, ученый, живет в Санкт-Петербурге.12 - Экономика
 Игорь Алексеевич Николаев Русранд
Игорь Алексеевич Николаев РусрандПовышали пенсионный возраст зря
Такой категоричный вывод можно сделать по многим основаниям. Но, полагаю, и одного достаточно, зато очень и очень весомого — того, что происходит с размером и динамикой дефицита бюджета Пенсионного фонда России. В проекте бюджета Пенсионного фонда России на 2021 год и плановый период 2022 и 2023 годов предусмотрено, что трансферт из федерального бюджета Пенсионному фонду составит в 2021 году более 3,5 трлн рублей (38% всех доходов Фонда). Трансферт — это…37 - Экономика
 Александр Тамерланович Габуев Русранд
Александр Тамерланович Габуев РусрандЦифра не поможет
Александр Габуев о перспективах криптоюаня. На встречах с недавно вернувшимися из отпусков российскими чиновниками я все чаще слышу вопросы, скоро ли Китай выпустит цифровой юань, насколько он в состоянии бросить вызов гегемонии доллара, а главное — сможет ли РФ использовать инструмент для международных расчетов в сценарии ужесточения санкций? Короткий ответ — нет. И вот почему. Народный банк Китая запустил пилоты по цифровому юаню в апреле, а сейчас собирается масштабировать эксперимент на мегаполисы, включая Пекин…26 - Общество
 Русранд Рустем Ринатович Вахитов
Русранд Рустем Ринатович ВахитовЛиберальный университет
В Интернете идет дискуссия по поводу увольнений преподавателей ВШЭ за «либеральные взгляды». Одна сторона заявляет, что политическим активистам прозападного толка не место в заведение, которое задумывалось как «образцовый отечественный университет». Другие возражают — университет-де не может не быть свободным и либеральным по самой природе. Если можно «встрять» со своим мнением (я все-таки несколько лет своей жизни отдал изучению «истории и философии университетов»), то я бы предположил, что не правы обе стороны. Не думаю, что хорошая…28 - Политика
 Игорь Витальевич Олин Русранд
Игорь Витальевич Олин РусрандСлободской секретарь горкома КПРФ: «Ты был прав, не поддержав Мамаева»
RUSRAND.RU: Статья И.Олина показательна иллюстрацией в судьбе автора и на региональном, местном уровне процессов деградации КПРФ в целом. Я был исключён из КПРФ за принципиальную позицию, поддержав голосом муниципального депутата на роль губернатора кандидатуру Никиты Юрьевича Белых. Не вдаваясь в подробности уголовного дела, по которому он осуждён на 8 лет, я и сейчас о своём выборе не жалею. Целый десант из обкома тогда не смог меня убедить изменить мнение. Даже преступник (если так, в чем…34 - Политика
 Дмитрий Витальевич Тренин Русранд
Дмитрий Витальевич Тренин РусрандПоследняя страница. Как дело Навального изменило отношения России и Германии
Дело об отравлении Алексея Навального стало поворотным пунктом в отношениях России и Германии. Собственно, детали самого дела, до сих пор во многом неясные, уже не важны. В Берлине в сентябре 2020 года принято важнейшее для немецкой внешней политики решение: Германия больше не будет проводить в отношении России какую-то особую политику. Не будет пытаться понять мотивы другой стороны, стремиться к взаимопониманию и хотя бы минимальному взаимодействию. Берлин не станет выступать и в роли переводчика с русского…39 - Общество
 Русранд Сергей Григорьевич Шелин
Русранд Сергей Григорьевич ШелинКоронавирусная паника-2 в мире и ковид-шоу в России
В других странах власти спорят с народами, возобновлять ли карантины. У нас верхи фонтанируют выдумками, а низы питаются слухами. Из-за недостатка информации одни россияне живут в панике, а другие пренебрегают любыми мерами предосторожности. Новый всплеск пандемии, называйте его «второй волной» или как угодно иначе, происходит сейчас во многих странах. И особенно там, где считали, что сумели более или менее задавить ковид. В Испании, Франции, Британии цифры инфицированных…41 - Политика
 Русранд Степан Степанович Сулакшин
Русранд Степан Степанович Сулакшин#ПрограммаСулакшина Вопросы и ответы. Разговор с народом — Выпуск №78 ◄22.09.2020►
Степан Степанович отвечает на вопросы зрителей. С чего начинается познание мира и осознание себя в этом мире? Понимание своего положения и своего долга, решения на следующий шаг? С вопроса! Задай себе 1000 вопросов и заработает твоя мысль. Ты переберешь 1000 вариантов и найдешь ответ. В науке говорят — самое сложное это задать вопрос, поставить задачу. Задай свой вопрос на передачу «Страна станет другой! Вопросы и ответы» на канале Сулакшина…21 - Экономика
 Русранд Степан Степанович Сулакшин
Русранд Степан Степанович СулакшинКак убивают Россию
Бюджетные ассигнования в 2021 году по словам Министра финансов Силуанова сократят на 927 миллиардов рублей. С учетом того, что доходы составляют 20 триллионов рублей, это сокращение составит почти 5%. В 2022 году бюджет урежут на 970 миллиардов рублей, а в 2023 на 900 миллиардов. Итого за плановый период почти на 15%. Вот так либералы «кастрируют» государство. Нет бы развивать. У них противоположная задача. Сокращать долю госбюджета в ВВП и перекачивать потоки в карманы. Но при…78 - Экономика
 Владимир Викторович Волк Русранд
Владимир Викторович Волк РусрандЭхо питерской подворотни
Взяться за перо подтолкнула публикация в одном из блогов под заголовком «Всё хуже, чем я думал» — заброшенный маслоэстракционный завод в Очамчире!». Автор рассказывает о том, как рухнула промышленность процветавшей в советские годы Абхазии. И, в частности, упомянутый завод, превратившийся в руины. Указывается, что Очамчира один и наиболее пострадавших во время грузино-абхазского конфликта городов. После развала СССР и последующего военного конфликта, а также затянувшегося экономического кризиса население города уменьшилось с двадцати, до пяти…117 - Политика
 Русранд
РусрандПрезрительное молчание властей
Я обратила внимание на одну особенность управления, свойственную российским властям всех уровней. Если власть (не дай Бог, сам Президент РФ) выступает с какой-нибудь инициативой, а она оказывается мертворожденной или кажется населению несправедливой, то власть не находит нужным объясняться и уж тем более извиняться, власть презрительно молчит и делает хорошую мину при плохой игре. Пройдемся по некоторым инициативам сверху, касающимся детей и сферы школьного образования. В 2020 по решению Президента РФ были…48 - Общество
 Игорь Витальевич Олин Русранд
Игорь Витальевич Олин РусрандНастроение четверти граждан: «Кончилась Россия…»
ТАСС проанализировал сентябрьский опрос ВЦИОМ о восприятии россиянами международного положения своей страны. Три года назад, в 2017 г., 57% жителей заявляли о величии России. За прошедшее время показатель катастрофически рухнул. Нынче всего лишь 37% респондентов полагают, что Россия может считаться великой державой. Четверть опрошенных считает, что в обозримом будущем подобный статус нашему государству не светит. Между ними большинство, надеющееся на возвращение авторитета и мощи державы…36 - Политика
 Русранд
РусрандПод покровом капчи. Как ЦИК защитила выборы от электоральных аналитиков
Открытое письмо Шпилькина, Шульман и других исследователей. В последние годы «Новая газета» публиковала анализ основных избирательных кампаний, основанный на статистическом анализе данных. В этот раз такого анализа не будет. Вместо него мы публикуем текст открытого письма, которое известные российские электоральные аналитики, политологи и социологи направляют в адрес Центризбиркома. Из него вы можете узнать, почему статистическое изучение результатов выборов больше невозможно. ЦИК сломала свой же инструмент, делавший анализ электоральных…35 - Политика
 Русранд Степан Степанович Сулакшин
Русранд Степан Степанович СулакшинИТОГИ НЕДЕЛИ со Степаном Сулакшиным 21.09.2020
Дорогие друзья! В понедельник, 21 сентября 2020 года в 20-00 по московскому времени — очередной выпуск еженедельной информационно-аналитической передачи «Итоги недели». События в мире, России, нашей жизни. Не пропаганда. Правда, раздумья, честная критика, прогноз. Патриотизм и интересы. Интересы большинства народа, нашей страны, всей доброй и человечной части мира. Ведущий — Степан Степанович Сулакшин.23 - Общество
 Русранд Степан Степанович Сулакшин
Русранд Степан Степанович СулакшинОстаться честным: можно, трудно, рискованно
ВОПРОС: Судя по последним расследованиям Навального, в регионах России сложились устойчивые полукриминальные системы, при которых власть сама организовывает и контролирует весь значимый бизнес в регионе и в силу монопольного положения получает гигантские прибыли. Скорее всего эта практика повсеместна. Как предполагаете справиться с таким наследством? И ещё один вопрос. Можно ли остаться честным человеком в такой системе? СУЛАКШИН С.С.: О том, что коррупция в России эволюционировала и достигла своей высшей…24
Лента новостей
- Утечку воздуха на МКС нашли в научном модуле российского сегмента
- Самозанятым до 18 лет дадут дополнительный капитал на уплату налога
- Новости экономики. 29.09.2020
- Разные новости 29.09.2020
- Аудиторы назвали ситуацию с мусорными полигонами «близкой к критической»
- Новости экономики. 28.09.2020
- «Это бесценный опыт»: гробы «для психологической разгрузки» появились в Томске
- Москву с Казанью будут соединять китайцы
- Иркутское правительство потратит сотни тысяч на новые ковры
- В Воронежской области возникла угроза распространения лесного пожара



